Экстрофия мочевого пузыря
 Экстрофия мочевого пузыря - это отсутствие его передней брюшной и передней стенки. Лобковые кости отстают друг от друга на большое расстояние. Во время осмотра новорожденного на уровне лобка определяется круглое красное образование, в углах которого расположены ячейки мочеточников. Заметны выбросы порций мочи. Экстрофия пузыря проявляется у ребенка воспалением кожи.
Экстрофия мочевого пузыря - это отсутствие его передней брюшной и передней стенки. Лобковые кости отстают друг от друга на большое расстояние. Во время осмотра новорожденного на уровне лобка определяется круглое красное образование, в углах которого расположены ячейки мочеточников. Заметны выбросы порций мочи. Экстрофия пузыря проявляется у ребенка воспалением кожи.
Следует принять гигиенические мероприятия, направленные на предотвращение поражения кожи. В связи с дефектом тазового кольца у ребенка отмечается «утиная» походка. Пупка нет. Экстрофия сочетается с эписпадией, у мальчиков бывает втрое чаще, чем у девочек. Ребенок не может посещать детский сад из-за постоянного запаха мочи. Развивается инфекционное поражение почек. В литературе описаны случаи развития злокачественных опухолей, при этом в некоторой степени развитию опухолей способствует аплазия эпителия на поверхности эписпадии.
Лечение хирургическое. Выполняют пластические операции для выведения мочи в сигмовидную кишку или восстановления мочевого пузыря. К сожалению, в основном операции являются безуспешными. Отвод мочи в кишку выполняют двумя путями: пересадка в толстый кишечник или анастомоз треугольника Льето (операция Майдля) или всей стенки пузыря с сигмовидной кишкой (наиболее распространенной является операция Михельсона).Далее...
Доброкачественные опухоли почек
 Эти опухоли встречаются редко и составляют менее 2% от всех опухолей почек. Аденому почки впервые описал Белл. Это небольшие, менее трех сантиметров, опухоли коры почки. Всегда протекают бессимптомно и обнаруживаются случайно. Различить аденому почки и почечно-клеточный рак клинически невозможно.
Эти опухоли встречаются редко и составляют менее 2% от всех опухолей почек. Аденому почки впервые описал Белл. Это небольшие, менее трех сантиметров, опухоли коры почки. Всегда протекают бессимптомно и обнаруживаются случайно. Различить аденому почки и почечно-клеточный рак клинически невозможно.
Диагностика. Дифференциальный диагноз возможен только при гистологическом исследовании.
Онкоцитомы - доброкачественные опухоли, которые не отличаются от опухолей малых размеров по клиническим и радиологическим данным. Могут проявляться гематурией. Верификация диагноза только гистологическая.
Лечение хирургическое - резекция почки или нефрэктомия.
Ангиомиолипомы - доброкачественные опухоли, которые могут быть солитарными образованиями и являются проявлением системного заболевания - туберозного склероза. Оно проявляется характерной триадой: поражением головного мозга (задержка умственного развития, эпилепсия), поражением кожи (аденомы сальных желез, почечные гамартомы).Ангиомиолипомы диагностируются при УЗИ и КТГ. Как опухоли множественные или солитарные, имеющие жировую ткань, при КТГ оцениваются по шкале Hounstield в 40 баллов и ниже.Далее...
Цирротический туберкулез легких
 Цирроз представляет собой массивное разрастание соединительной ткани, что происходит в легочной паренхиме вследствие активации пролиферативных процессов.
Цирроз представляет собой массивное разрастание соединительной ткани, что происходит в легочной паренхиме вследствие активации пролиферативных процессов.
Цирроз чаще всего развивается вследствие длительного течения фиброзно-кавернозного или хронического диссеминированного туберкулеза легких. Но начальной формой для цирроза легких могут быть и такие процессы, как распространенный инфильтративный туберкулез (лобит, казеозная пневмония) и плеврит. Цирроз может быть односторонним и двусторонним, ограниченным или диффузным.
Вследствие цирротического процесса легочная паренхима замещается соединительной тканью, что резко меняет всю архитектонику легкого.
Соединительнотканное уплотнение легочной ткани меняет положение и строение бронхов и сосудов легких. Бронхи не только изменяют свое положение, но и деформируются, в результате чего могут возникнуть бронхоэктазы.
Мелкие сосуды легкого в зоне поражения частично облитерируются, а местами расширяются.
Резкое изменение сосудов - причина частых кровотечений при цирротических формах туберкулеза: кровеносные капилляры в цирротической ткани могут быстро разрушаться в местах аневризматического расширения. Кровохарканье, наблюдаемое при этом, может часто повторяться, но выделение крови обычно невелико. В окружающей цирроз легочной ткани нередко отмечается буллезная эмфизема. Положение органов средостения при циррозе легкого резко меняется: в зависимости от локализации цирроза возможно подтягивание органов средостения вверх (при циррозе верхних долей легких), сдвиги крупных сосудов и сердца в сторону цирроза.Далее...
Туберкулезный плеврит
 Заболевания плевры, их диагностика и лечение всегда представляли серьезную проблему в медицинской практике. Осложнения со стороны плевральной полости могут вызывать более 70 различных заболеваний. Плевриты туберкулезной этиологии в структуре других поражений плевры продолжают занимать ведущее место.
Заболевания плевры, их диагностика и лечение всегда представляли серьезную проблему в медицинской практике. Осложнения со стороны плевральной полости могут вызывать более 70 различных заболеваний. Плевриты туберкулезной этиологии в структуре других поражений плевры продолжают занимать ведущее место.
Туберкулезный плеврит редко бывает самостоятельной формой туберкулеза, в основном он сопровождает легочный и внелегочный туберкулез. Наиболее часто плеврит наблюдается при диссеминированной форме туберкулеза, осложняет течение первичного комплекса. Развитие плеврита при туберкулезе обусловлено, прежде всего, тесной топографической связью плевры с легкими, а также патофизиологическими, биохимическими и иммунологическими нарушениями, которые наступают в организме при заболевании.
В развитии плеврита при туберкулезе играет роль бактериемия, гиперсенсибилизация организма и переход процесса на плевру с субплеврально расположенных очагов.
Из патогенетических механизмов развития выделяют три вида плеврита: перифокальный, преимущественно аллергический и туберкулез плевры. Эти механизмы развития туберкулезного плеврита часто сочетаются между собой, так что и выделение их несколько условное.
Плеврит имеет ход адгезивного, пластического процесса с образованием плевральных наслоений (швартов). Перифокальный плеврит может развиваться с накоплением экссудата и соответствующей клинической картиной.Далее...
Туберкулез внутригрудных лимфатических узлов
 Туберкулез внутригрудных лимфатических узлов или туберкулезный бронхоаденит - специфическое поражение лимфоузлов корня легких и средостения. Это - наиболее распространенная форма туберкулеза у детей и подростков (50-80% в структуре всех форм).
Туберкулез внутригрудных лимфатических узлов или туберкулезный бронхоаденит - специфическое поражение лимфоузлов корня легких и средостения. Это - наиболее распространенная форма туберкулеза у детей и подростков (50-80% в структуре всех форм).
По В. А. Сукенникову, различают: правые и левые паратрахеальные лимфоузлы; правые, левые и нижние трахеобронхиальные (последняя группа называется бифуркационной), правые и левые бронхопульмональные.
На основании рентгенологической и патологоанатомической картины обычно выделяют инфильтративную, опухолевидную (туморозную) и «малую» формы бронхоаденита.
Инфильтративный бронхоаденит характеризуется небольшим увеличением лимфоузлов и выраженным перифокальным воспалением вокруг пораженных лимфоузлов. Перифокальное воспаление редко выходит за пределы прикорневой зоны. Туморозный бронхоаденит - более тяжелая форма туберкулеза, как в морфологическом, так и в клиническом смысле. Величина пораженных лимфоузлов варьируется от размеров вишни до голубиного яйца и даже больше. Преобладают творожистые поражения лимфоузлов. При возникновении бронхоаденита начало может быть острым, подострым и бессимптомным.Далее...
Туберкулез слизистой оболочки полости рта и губ, языка, носа
 Туберкулез слизистой оболочки полости рта и губ, языка, носа вызывается микобактериями туберкулеза, преимущественно человеческого типа.
Туберкулез слизистой оболочки полости рта и губ, языка, носа вызывается микобактериями туберкулеза, преимущественно человеческого типа.
Слизистая оболочка полости рта - неблагоприятная среда для размножения микобактерий (высокая тканевая устойчивость, защитная роль слюны). Первичное поражение туберкулезом ротовой полости как изолированный процесс в виде первичного туберкулезного комплекса встречается редко. Оно наблюдается преимущественно у ослабленных детей, в основном в возрасте от 2 до 3 лет с пониженной сопротивляемостью организма в условиях измененной его реактивности.
После инкубационного периода, продолжительность которого 830 суток, на месте входных ворот инфекции возникает болезненная язва с подрытыми неровными краями, с уплотненным дном. Через 24 недели после появления язвы появляются увеличенные подчелюстные лимфоузлы. Сначала они свободны, а затем спаиваются с окружающими тканями, нередко гноятся с образованием свищей.
Течение этой формы туберкулеза может быть очень тяжелым, особенно у грудных детей, из-за возможной генерализации туберкулеза. При благоприятном течении процесс постепенно исчезает без лечения.Далее...
Туберкулез бронхов
 Клинически у большинства больных туберкулез бронхов развивается постепенно и зачастую бессимптомно. Однако симптоматика поражения бронхов зависит от многих причин и, прежде всего, от общей реактивности организма, формы туберкулеза легких и фазы процесса, клинического течения заболевания и тому подобное.
Клинически у большинства больных туберкулез бронхов развивается постепенно и зачастую бессимптомно. Однако симптоматика поражения бронхов зависит от многих причин и, прежде всего, от общей реактивности организма, формы туберкулеза легких и фазы процесса, клинического течения заболевания и тому подобное.
Наиболее характерными клиническими симптомами туберкулеза бронхов считаются кашель, иногда с болезненным ощущением в груди, одышка, что не вписывается в картину туберкулезного поражения легких, ателектаз всего легкого или его части, наличие блокированных, раздутых каверн. Стоит заметить, что эти симптомы могут часто отсутствовать даже при наличии язвенного туберкулеза бронха.
Из осложнений следует отметить стенозы разной степени, грануляции, бронхолиты.
При клиническом лечении туберкулеза бронхов примерно у 20% больных наблюдаются различные остаточные изменения в виде рубцов - редких, поверхностных, беловатых, которые практически не деформируют стенку бронха и не нарушают его дренажную функцию. Значительно реже формируются фиброзные и рубцовые стенозы.Далее...
Туберкулез бронхов трахеи, верхних дыхательных путей, полости рта
 Туберкулез полости рта, верхних дыхательных путей, бронхов трахеи встречается как осложнение течения других форм вторичного и первичного туберкулеза легких и внутригрудных лимфатических узлов, и совсем редко эти поражения, особенно туберкулез бронхов, проявляются как отдельные заболевания.
Туберкулез полости рта, верхних дыхательных путей, бронхов трахеи встречается как осложнение течения других форм вторичного и первичного туберкулеза легких и внутригрудных лимфатических узлов, и совсем редко эти поражения, особенно туберкулез бронхов, проявляются как отдельные заболевания.
Пути инфицирования при трахеобронхиальном туберкулезе разные, но, собственно говоря, они определяются характером и активностью основного специфического процесса. Чаще всего определяется инфицирование бронхов содержанием каверны или участков деструкции. Микобактерии туберкулеза (МБТ), проникая через крипты слизистых желез в подслизистый слой стенки бронха, вызывают там развитие специфического процесса.
Поражаются как мелкие, так и крупные бронхи. Спутогенный путь распространения инфекции при этом основной, но не единственный. Инфицирование бронхов может происходить и путем распространения специфического процесса с основного очага контактным путем. Лимфогенный путь инфицирования бронхов также возможен и вероятен у больных как с первичным, так и вторичным туберкулезом. Гематогенный путь инфицирования бронхов у больных туберкулезом долгое время оставался спорным, однако в 1962 г. при экспериментальном изучении установлен гематогенный генез специфического поражения трахеи и бронхов.Далее...
Рентгенологические методы диагностики туберкулеза
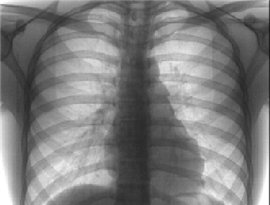 Несмотря на значительные достижения в области создания новой диагностической техники, компьютерных и магнитных томографов, рентгенография остается «золотым стандартом» в выявлении и диагностике легочных заболеваний.
Несмотря на значительные достижения в области создания новой диагностической техники, компьютерных и магнитных томографов, рентгенография остается «золотым стандартом» в выявлении и диагностике легочных заболеваний.
Совершенствование технологии осуществляется по двум направлениям:
1) уменьшение дозы облучения пациента при проведении исследования;
2) повышение информативности метода в выявлении и интерпретации мелких очаговых и интерстициальных изменений в паренхиме легких, а также визуализации структур средостения.
Уменьшение дозы общего облучения пациента достигается за счет создания высокочувствительных экранов, острофокусных рентгеновских трубок. Совершенно новым направлением на этом пути стала цифровая обработка изображения на основе принципиально новых приемников рентгеновского излучения. Примерами таких систем являются рентгеновские аппараты и малодозовые флюорографы.
Рентгенография.Далее...
Лабораторные методы диагностики туберкулеза
 Для увеличения количества микобактерий туберкулеза (МБТ) в единице исследуемого объема мокроты используют методы флотации и седиментации. В современных клиниках используют метод флотации. Этот метод основан на том, что при встряхивании двух жидкостей с разной плотностью, более легкая жидкость всплывает наверх вместе с микобактериями туберкулеза, находящимися в суспензии.
Для увеличения количества микобактерий туберкулеза (МБТ) в единице исследуемого объема мокроты используют методы флотации и седиментации. В современных клиниках используют метод флотации. Этот метод основан на том, что при встряхивании двух жидкостей с разной плотностью, более легкая жидкость всплывает наверх вместе с микобактериями туберкулеза, находящимися в суспензии.
Для исследования методом флотации мокроту помещают в колбу, добавляют раствор щелочи и встряхивают, пока мокрота станет гомогенной. Чтобы достичь полной гомогенизации, колбу с мокротой подогревают на водяной бане при температуре 56 ° С.
Далее в колбу вливают дистиллированную воду и ксилола или бензола и снова встряхивают. Потом доливают дистиллированную воду до горлышка бутылки и оставляют стоять около 30 минут. На поверхность жидкости всплывает пена, которую пипеткой отсасывают и наносят на предметное стекло. Слой пены на предметном стекле высушивают и наносят новый слой пены из колбы. Так наслаивают пену 5-6 раз, после чего мазок фиксируют и окрашивают по Цилю-Нильсену.
Бактериологический метод выявления МБТ заключается в посеве мокроты на питательные среды. Перед посевом мокроту обрабатывают с целью подавления роста неспецифической микрофлоры. Стандартной питательной средой для выращивания МБТ является твердая яичная среда Левенштейна - Йенсена. В последние годы широкое применение получила яичная среда II, предложенная Э. Р. Финном. Далее...
Туберкулез